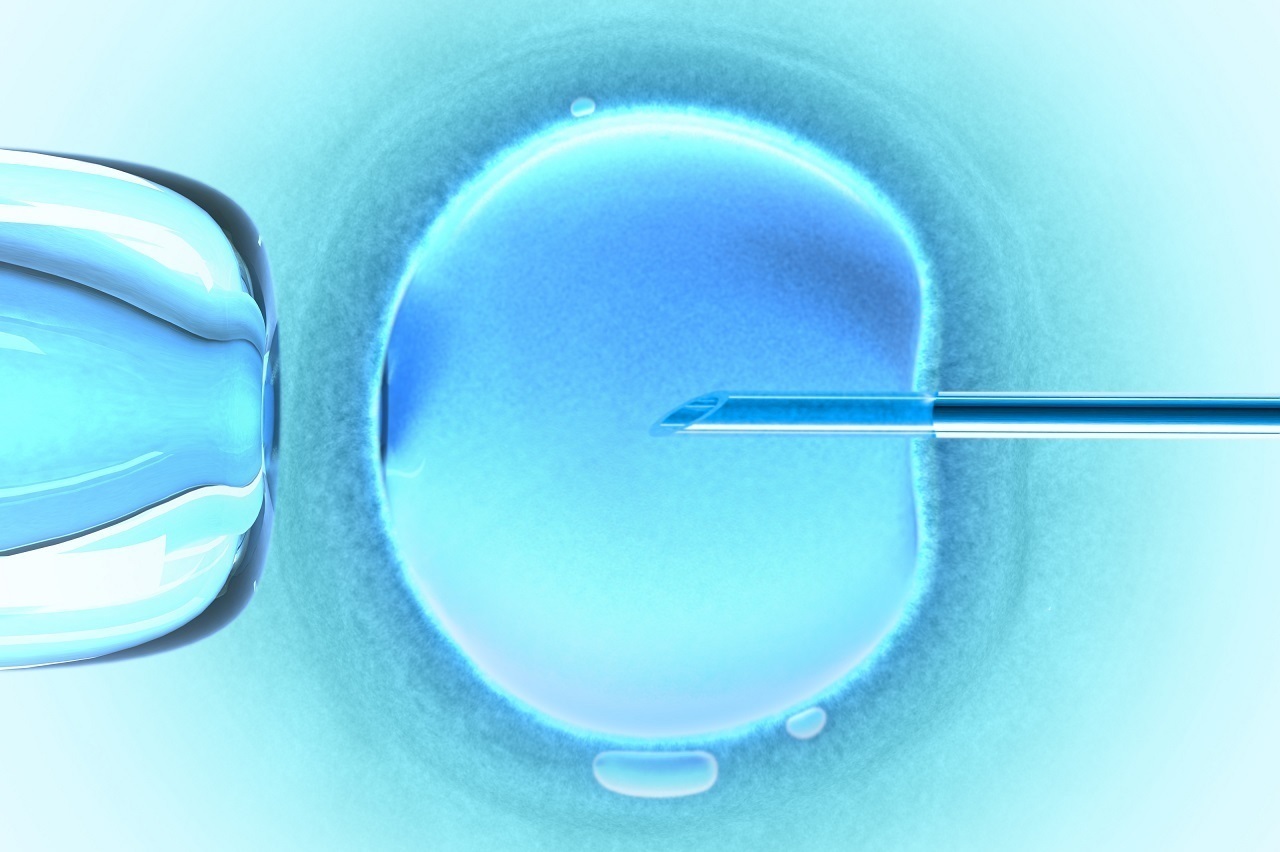
Méthode encore récente, elle a été découverte à Bruxelles en 1991. Le sigle ICSI vient de l’anglais « IntraCytoplasmic Sperm Injection », ce qui signifie « injection de spermatozoïde dans le cytoplasme » (de l’ovocyte). Cette technique dérivée de la Fécondation In Vitro classique nécessite, comme pour la FIV standard, une stimulation ovarienne.
Pour le couple la stimulation sera la même.La seule différence consiste à introduire directement un seul spermatozoïde à l’aide d’une micro pipette dans chaque ovocyte recueillis.Selon les cas,le spermatozoïde provient du sperme éjaculé, ou après prélèvement chirurgicale au niveau de l’épididyme ou du testicule.Il peut être utilisé à l’état frais ou après congélation.Les embryons obtenus sont soit transférés, soit éventuellement congelés.Les embryons obtenus sont soit transférés, soit éventuellement congelés.
Les examens préalables à l’ICSI sont ceux pratiqués pour une Fécondation In Vitro classique auxquels on ajoute généralement un caryotype. Cet examen, qui recherche des anomalies de nombre ou de structure des chromosomes d’un individu, est nécessaire dans les oligospermies sévères ou dans les azoospermies sécrétoires (absence de fabrication de spermatozoïdes), car ces deux types de pathologies peuvent être en relation avec un remaniement chromosomique.
Dans quels cas l’ICSI est indiquée?
- l’infertilité masculine, pouvant aller de l’OATS sévère à l’azoospermie excrétoire. et en règle générale quand le nombre de spermatozoïdes normaux et mobiles ne permettent pas de tenter une FIV conventionnelle.
- échec après tentative(s) de FIV conventionnelles.
- la mauvaise qualité des ovocytes de la conjointe ne rentre pas habituellement dans ce type d’indication.
La technique
Avant l’ICSI, une stimulation hormonale comparable à celle pratiquée en FIV classique est réalisée chez la femme. Comme en FIV classique, le recueil des ovocytes est réalisé environ 35 heures après l’injection de l’hormone hCG, sous contrôle échographique. Le même jour, le sperme du conjoint est recueilli au laboratoire, puis il est analysé et préparé. Lorsque les ovocytes et les spermatozoïdes ont été recueillis, l’injection des spermatozoïdes est réalisée à l’aide d’un appareil de micromanipulation. Concrètement, l’ovocyte est maintenu par aspiration grâce à une première micro-pipette de maintien, pendant que l’on injecte le spermatozoïde à l’aide d’une seconde micro-pipette d’injection. L’ovocyte est ensuite immédiatement remis dans un milieu de culture propice à sa survie. Les étapes ultérieures sont identiques à celles de la FIV classique : le lendemain de la ponction ovocytaire, les ovocytes sont examinés pour savoir s’ils sont fécondés ; deux jours après la ponction, les embryons ont commencé à se diviser et possèdent deux à quatre cellules ; le nombre d’embryons à transférer est décidé après discussion entre l’équipe médicale et le couple ; enfin, les embryons surnuméraires obtenus après l’ICSI et non transférés pourront être congelés.
L’icsi et l’azoospermie
Il est important de préciser qu’une ICSI peut être proposée même en cas d’absence totale de spermatozoïdes dans le sperme (azoospermie). Ces derniers devront néanmoins être recueillis chez le conjoint au cours d’un prélèvement chirurgical appelé ponction épididymaire (ponction de spermatozoïde réalisée dans l’épididyme, canal situé sur le bord supérieur du testicule et par lequel passe le sperme) ou biopsie testiculaire (prélèvement de tissu réalisé directement dans les testicules). Ces prélèvements chirurgicaux de spermatozoïdes sont généralement pratiqués sous anesthésie générale. Même si le nombre de spermatozoïdes obtenus grâce à ces prélèvements chirurgicaux est faible, une ICSI pourra être réalisée soit le jour même de la ponction ovocytaire (prélèvement masculin et féminin synchrone), soit plus tard (prélèvements asynchrones). Dans ce dernier cas, on réalisera donc une congélation des spermatozoïdes épididymaires ou testiculaires en attendant de réaliser la stimulation ovarienne puis la ponction folliculaire chez la conjointe. Le jour de cette ponction folliculaire, une paillette de spermatozoïdes congelés sera décongelée et utilisée pour réaliser l’ICSI.
Les avantages
L’ICSI est un rand apport pour les stérilités masculines majeures et insuffisance spermatique sévère.Dans ce cas, où après échec de la FIV standard, elle peut être proposée d’emblée.
Pour quels résultats ?
Concernant les résultats attendus par la technique de l’ICSI, le pourcentage de chances d’obtenir une grossesse est d’environ 27% par ponction, les grossesses aboutissant dans 8 cas sur 10 à une naissance (le taux de fausses couches spontanées étant d’environ 20%). Ces résultats sont en général comparables voire légèrement meilleurs que ceux observés en FIV sans ICSI.
Quels sont les risques ?
Les risques inhérents à la fécondation in vitro avec ICSI sont tout d’abord les mêmes que ceux de la FIV classique, essentiellement liés à une hyper-stimulation, à une grossesse multiple, ou à des complications de la ponction pouvant entraîner douleurs et infections. Pour ce qui concerne les enfants, on peut dire que les études menées sur des enfants nés grâce à cette technique ayant comparé l’état de santé des enfants à la naissance à celui d’enfants nés par FIV classique ou conçus spontanément montrent que la technique de l’ ICSI n’entraîne pas, de façon significative, l’apparition de malformations chez ces enfants. Ainsi, l’étude effectuée par les BLEFCO (Biologistes des Laboratoires d’Etudes de la Fécondation et de la Conservation de l’Oeuf), montre un taux de 1.9% d’anomalies chez les enfants nés après FIV avec ICSI, alors que ce taux varie entre 1 et 2% pour des enfants conçus spontanément. En revanche on ne peut écarter le risque de transmission d’une stérilité d’origine génétique d’un père à son fils, puisque le fils héritera du capital génétique de son père.